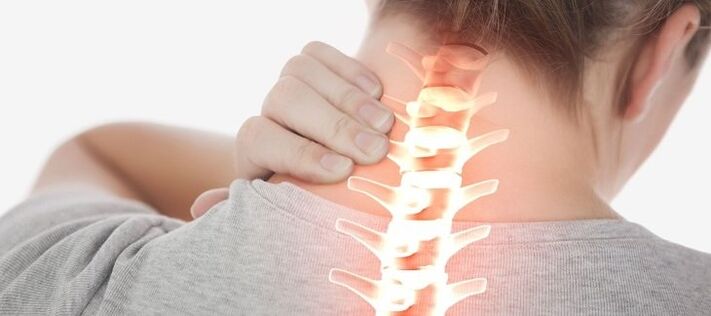
Osteochondroza jest postępującą zmianą zwyrodnieniową dotyczącą krążków międzykręgowych. Patologia może pojawić się w dowolnej części kręgosłupa, ale najczęściej dotyka odcinka szyjnego kręgosłupa.
Problemu nie można lekceważyć, gdyż z biegiem czasu objawy nasilają się, a sama patologia może skutkować poważnymi problemami zdrowotnymi.
Co jest
Kręgosłup człowieka składa się z pojedynczych kręgów, pomiędzy którymi znajduje się specyficzna przekładka – krążek międzykręgowy. Tworzy go tkanka chrzęstna i pełni funkcję amortyzatora, chroni tkankę kostną kręgu przed ścieraniem i zniszczeniem, ale jednocześnie spłaszcza się i zużywa.
Zwykle takie procesy zachodzą wraz ze starzeniem się organizmu ludzkiego i rozpoczynają się nie wcześniej niż 50-55 lat. Ale z każdym rokiem patologia staje się młodsza, przypadki przedwczesnego zużycia tkanki chrzęstnej rejestrowano nawet u młodych ludzi (25-30 lat).
Wysoki odsetek osteochondrozy kręgosłupa szyjnego w porównaniu np. z odcinkiem lędźwiowym związany jest z obciążeniami tego właśnie odcinka, spowodowanymi koniecznością utrzymywania czaszki w pozycji pionowej.
Waga głowy osoby dorosłej może osiągnąć 3-5 kg: masa kości czaszki wynosi około 1400 g, mniej więcej tyle samo, co masa mózgu, około 500 g, to masa krążącej krwi w czaszce.
Cechą kręgosłupa szyjnego jest bliższe położenie kręgów względem siebie i mniejsza grubość krążków międzykręgowych, co prowadzi do powikłań nawet przy niewielkich zmianach w nich.
Powody rozwoju
Czynniki przyczyniające się do rozwoju zmian patologicznych w tkance chrzęstnej:
- Siedzący tryb życia;
- wymuszone, napięte postawy podczas pracy (prowadzenie samochodu, przy komputerze);
- nadwaga;
- stan napięcia nerwowego;
- urazy szyi;
- słabe mięśnie.
Mięśnie szyi próbują kompensować obciążenie spowodowane tymi czynnikami, co skutkuje ich skurczem. Zakłócone zostaje krążenie krwi, odżywienie tkanki chrzęstnej oraz procesy metaboliczne, co prowadzi do zmiany jej struktury.
Następujące czynniki również odgrywają rolę w przedwczesnym starzeniu się krążków międzykręgowych:
- predyspozycja dziedziczna;
- choroby autoimmunologiczne, które powodują zwyrodnienie tkanki chrzęstnej;
- wrodzone patologie rozwoju kręgosłupa.
Etapy i objawy rozwoju patologii
Zmiany zwyrodnieniowe przechodzą przez kilka etapów, którym towarzyszą specyficzne objawy:
Scena 1. Objawy są nadal praktycznie niewidoczne. Na tym etapie można zatrzymać lub spowolnić proces patologiczny bez pomocy leków (dieta, ćwiczenia). Pacjent może odczuwać:
- dyskomfort w mięśniach szyi i ramion, ich napięcie, twardość;
- łagodny ból podczas obracania lub pochylania głowy;
- bóle głowy, które występują rzadko i mają niewielką intensywność (najczęściej pojawiają się po pracy statycznej lub wytężonej, po przeżyciach nerwowych).
Etap 2. Zmniejsza się wysokość krążków międzykręgowych, dochodzi do ucisku zakończeń nerwowych, dlatego w szyi pojawia się silny ból, szczególnie podczas wykonywania ruchów i skrętów. Skurcze mięśni zakłócają dopływ krwi do czaszki, dlatego dodawane są objawy związane z niewydolnością naczyń. Osoba zauważa:
- chrupanie w stawach szyi podczas obracania głowy;
- zmniejszona ostrość wzroku;
- szum w uszach;
- zawroty głowy;
- częste bóle głowy bez wyraźnej przyczyny;
- drętwienie twarzy i szyi, utrata wrażliwości skóry dłoni i okolicy szyjno-kołnierza;
- bóle strzelające promieniujące do łopatki;
- zaburzenia snu.
Etap 3. Tworzy się przepuklina dysku (jego rdzeń wystaje do kanału kręgowego), co prowadzi do zaburzeń w funkcjonowaniu układu nerwowego. Objawy mogą obejmować:
- możliwe jest drętwienie rąk, paraliż kończyn górnych;
- ból obejmuje całą okolicę kołnierza szyjnego i może promieniować do okolicy serca;
- w oczach pojawiają się „męty", nudności i wymioty;
- uczucie guza w gardle lub ból przypominający ból gardła;
- skóra w górnej części ciała może w ogóle nie być wyczuwalna;
- zawroty głowy występują przy prawie każdym ruchu;
- bóle głowy mają charakter migrenowy.
Etap 4. Charakteryzuje się całkowitym zniszczeniem dysku:
- szum w uszach może być trwały;
- zawrotom głowy może towarzyszyć utrata przytomności;
- Pojawiają się zaburzenia koordynacji, gdy zmniejsza się dopływ krwi do obszaru móżdżku mózgu.
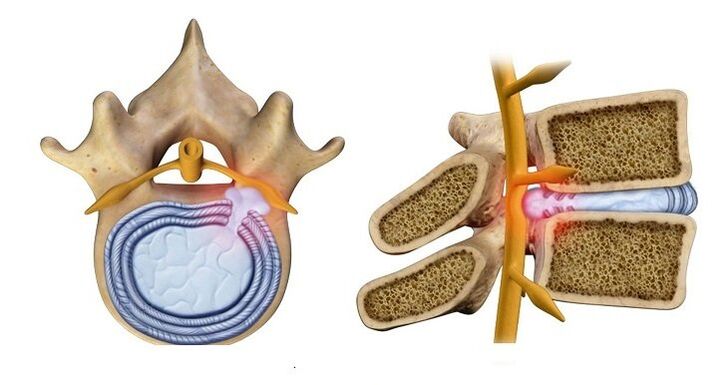
Pojedyncze krążki międzykręgowe są dotknięte niezwykle rzadko. Zwykle w proces ten zaangażowany jest cały dział. Zniszczenie poszczególnych dysków może odbywać się na różnych etapach.
Diagnostyka
Rozpoznanie osteochondrozy szyjnej obejmuje badania instrumentalne i ocenę zespołu objawów.
Spośród metod instrumentalnych główne informacje zostaną dostarczone przez:
- radiografia - pokaże zmiany w budowie kręgosłupa, ale w zaawansowanych stadiach patologii;
- tomografia komputerowa - pokazuje zmiany w kręgach, ale przepukliny międzykręgowe i ucisk na rdzeń kręgowy są trudne do rozróżnienia;
- rezonans magnetyczny – pozwala zobaczyć przepukliny międzykręgowe i kierunek ich wzrostu;
- Badanie USG dupleksowe - pokazuje prędkość przepływu krwi w obszarze podejrzenia osteochondrozy.
Stawiając diagnozę, lekarz opiera się na zespole objawiającym się u pacjenta. Zespół to połączenie objawów zaburzenia.
W przypadku osteochondrozy szyjnej mogą rozwinąć się następujące zespoły:
Kręgowy- wskazuje, że proces patologiczny obejmuje tkankę kostną i chrzęstną. Manifestuje:
- ograniczona mobilność szyi;
- ból podczas obracania szyi;
- zmiany strukturalne w kręgu lub krążku międzykręgowym (pokazane na zdjęciu rentgenowskim).
Zespół tętnicy kręgowej– oznacza, że w procesie patologicznym bierze udział tętnica kręgowa dostarczająca krew do mózgu. Główne objawy:
z powodu braku przepływu krwi:
- hałas w uszach;
- zawroty głowy;
- nudności i wymioty;
- skoki ciśnienia;
z powodu podrażnienia zakończeń nerwowych tętnicy:
- silny ból głowy (migrena);
- drętwienie skóry głowy;
- „męty" w oczach lub przejściowa ślepota;
z powodu głodu tlenu;
- półomdlały;
- letarg;
- utrata zdolności koncentracji na czymkolwiek;
- depresja;
- atak paniki.
Sercowy.Objawy podobne do problemów z układem sercowo-naczyniowym:
- ból mostka (czasami przypominający pieczenie);
- duszność i zmęczenie;
- przyspieszenie tętna.
Koreszkowy.Związane z zaburzeniami przewodzenia impulsów nerwowych w wyniku uszkodzenia określonej pary korzeni unerwiających okolicę szyjną:
- 1. -2. para korzeni – ból lub drętwienie tyłu głowy;
- 3. para – drętwienie języka, trudności w przeżuwaniu pokarmu;
- 4. para – ból obojczyka, guz w gardle, trudności w połykaniu pokarmu;
- 5. para – trudności w poruszaniu ramionami, problem koncentruje się w okolicy barków;
- 6. para – dyskomfort w okolicy łopatek i przedramion;
- para 7 – drętwienie dłoni, częściej palca środkowego i wskazującego;
- 8. para – drętwienie serdecznego i małego palca.
Możliwości leczenia
W leczeniu osteochondrozy można zastosować wyłącznie zintegrowane podejście. Walka z patologią może trwać nawet wiele lat.
Terapia lekowa
Stosowanie leków na osteochondrozę szyjną ma na celu:
- ulga w bólu;
- łagodzić stany zapalne i obrzęki;
- zmniejszyć napięcie mięśni w okolicy szyi;
- poprawić krążenie krwi;
- chronią tkankę chrzęstną przed zniszczeniem i wspomagają jej odbudowę.
Aby zdiagnozować i leczyć osteochondrozę szyjną, należy skontaktować się z neurologiem. Jeśli w przychodni jest kręgowiec zajmujący się bezpośrednio chorobami kręgosłupa, można od razu się z nim skontaktować.
Lekarz może przepisać następujące leki:
- Niesteroidowe leki przeciwzapalne - łagodzą stany zapalne i obrzęki, zmniejszają ból.
- Witaminy z grupy B – wpływają na poprawę funkcjonowania tkanki nerwowej.
- Chondroprotektory – chronią tkankę chrzęstną przed zniszczeniem i przywracają jej strukturę.
- Leki poprawiające przepływ krwi.
- Leki zwiotczające mięśnie to leki łagodzące skurcze mięśni.
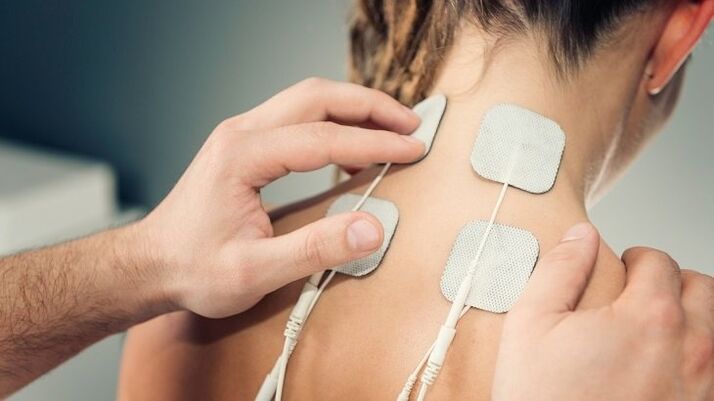
Metody fizjoterapeutyczne
Metody fizjoterapii mogą szybko złagodzić stan pacjenta i są łączone z lekami:
- Elektroforeza– narażenie dotkniętego obszaru na prąd elektryczny o małym natężeniu. Dostarcza substancje lecznicze bezpośrednio do obszaru problemowego. Zwykle przepisuje się go ze środkiem znieczulającym w celu łagodzenia bólu lub lekiem poprawiającym przepływ krwi do okolicy szyjnej.
- Ultradźwięk– działa przeciwzapalnie, poprawia przepływ krwi i procesy metaboliczne.
- Magnetoterapia– pomaga szybko złagodzić obrzęki tkanek i usprawnić procesy metaboliczne.
- Laseroterapia– pomaga poprawić krążenie krwi w miejscu narażenia, a także działa przeciwzapalnie.
Masaż
W trakcie leczenia farmakologicznego i fizjoterapeutycznego lepiej poddać się masażowi okolicy szyjno-kołnierzowej u specjalisty.
Automasaż można stosować w przyszłości, tylko bardzo ostrożnie, bez próby powtarzania głębokości oddziaływania pokazanej przez profesjonalnego masażystę.
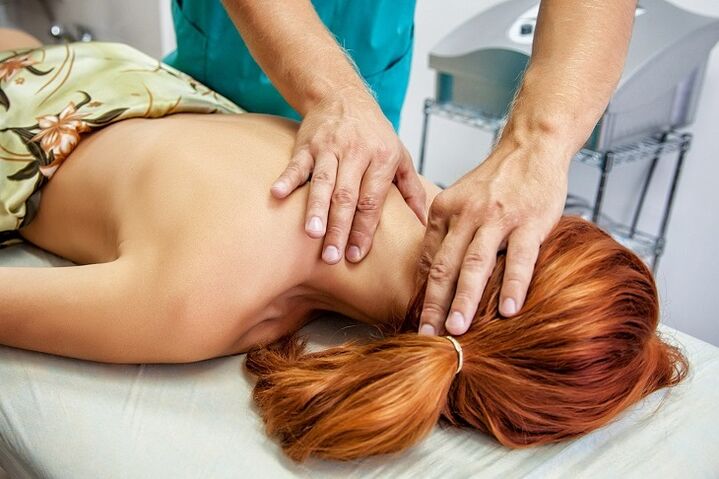
Podczas wykonywania zabiegu specjalista wykorzystuje techniki masażu klasycznego:
- głaskanie – aktywizuje powierzchniowe warstwy skóry;
- ściskanie – łączy głębokie warstwy skóry;
- rozcieranie – rozgrzewa i rozluźnia mięśnie, poprawia krążenie krwi;
- ugniatanie - wpływa na bardzo głęboko położone tkanki, dlatego używa się ich ostrożnie;
- wibracja – stukanie i potrząsanie kończące zabieg.
Terapia manualna
Czasami w przypadku osteochondrozy szyjnej zaleca się konsultację z kręgarzem. Ale ta technika powoduje sprzeczne recenzje: w niektórych przypadkach z pewnością pomaga, w innych prawie pogarsza sytuację. Cały sens jest taki:
- Nie ulega wątpliwości, że kręgarzem musi być lekarz o wysokich kwalifikacjach, posiadający wykształcenie medyczne i uprawnienia neurologa lub traumatologa ortopedy.
- Terapia manualna osteochondrozy szyjnej ma wiele przeciwwskazań. Dwie osoby z podobnymi objawami mogą otrzymać różne odpowiedzi na temat konieczności terapii manualnej – jedna może i powinna, druga absolutnie nie.
Aby zgłosić się do kręgarza, muszą istnieć ścisłe wskazania i nie ma przeciwwskazań. Ustala je lekarz prowadzący i podaje kierunek tego typu terapii.
Wysoko wykwalifikowany kręgarz nie będzie pracował z pacjentem bez zapoznania się z wynikami prześwietlenia rentgenowskiego.
Leczenie w domu
Tradycyjne receptury lecznicze lub zastosowanie jakichkolwiek domowych sposobów należy wcześniej omówić z lekarzem, ponieważ w każdym konkretnym przypadku mogą one albo pomóc, albo pogorszyć stan.
Dotyczy to np. zastosowanego aplikatora igłowego. Składa się z plastikowych kolców przymocowanych do szerokiej taśmy, które osoba przykłada do bolącego miejsca (można na nich leżeć). Ciernie powodują podrażnienie receptorów skóry i zwiększają miejscowe krążenie krwi. Ale nie można go stosować w przypadku chorób zakaźnych i naczyniowych.
Popularne jest także ogrzanie chorego miejsca plastrem musztardowym lub workiem soli lub piasku. Ale w przypadku chorób naczyniowych może to być również niebezpieczne.
Ćwiczenia terapeutyczne (fizykoterapia)
Ćwiczenia terapeutyczne są najbezpieczniejszą metodą leczenia osteochondrozy szyjnej. Zaleca się to robić zarówno w okresie zaostrzenia, jak i w przyszłości – aby zapobiec chorobie.
Podczas wykonywania ćwiczeń pacjent nie powinien odczuwać bólu. Robienie tego „przez ból" nie tylko nie przyniesie żadnych korzyści, ale może również zaszkodzić zdrowiu.
Najprostsze, ale najskuteczniejsze ruchy to skręty, zginanie i obracanie głowy. Surowo zabrania się robienia tego przy dużej prędkości i amplitudzie. Ruchy powinny być ledwo zauważalne. Pomimo tak małej mobilności, ćwiczenie zapewnia przepływ krwi i poprawia jej ukrwienie w okolicy szyi.
Kołnierzyk szantowy
Obroża Shants to sztywna podpórka pod głowę, która łagodzi napięcie mięśni szyi i zapobiega ruchom mogącym powodować ból. Zaleca się noszenie zarówno podczas leczenia, jak i w profilaktyce osteochondrozy szyjnej.
Obroża noszona stale. Kręgi są unieruchomione w prawidłowej pozycji i nie wywierają nacisku na siebie nawzajem, a także na naczynia krwionośne i zakończenia nerwowe. W rezultacie ból znika, krążenie krwi normalizuje się i znika wiele objawów patologii.

Jeśli 5-7 kręgów szyjnych jest niestabilnych, nie można zastosować bandaża, ponieważ nie będzie możliwe unieruchomienie go we właściwej pozycji. Nie zaleca się także noszenia obroży w przypadku powiększenia tarczycy.
Zastosowanie poduszki ortopedycznej
Bardzo często osteochondroza ulega zaostrzeniu z powodu ucisku tętnicy szyjnej i korzeni nerwowych podczas snu na niewygodnej poduszce. Poduszka ortopedyczna zapewnia równomierne poziome ułożenie kręgosłupa w nocy.
Sam w sobie nie wyleczy osteochondrozy, ale złagodzi schorzenie, a także będzie dobrym środkiem zapobiegającym rozwojowi procesów zwyrodnieniowych kręgosłupa.
Zapobieganie
Istnieją proste zasady, których przestrzeganie pomoże zapobiec przedwczesnemu starzeniu się krążków międzykręgowych:
- monitoruj swoją wagę, przekroczenie normy o 10 kg powoduje krytyczne obciążenie całego kręgosłupa;
- staraj się nie podnosić ani nie nosić ciężkich rzeczy;
- jeśli musisz nieść ciężką torbę, trzymaj ją naprzemiennie w prawej i lewej ręce (lub lepiej zastosować plecak, który równomiernie rozłoży obciążenie na całe plecy);
- co pół godziny pracy statycznej należy przeplatać z lekkimi ćwiczeniami rozładowującymi napięcie mięśni i poprawiającymi krążenie krwi;
- Przydatne jest uprawianie wychowania fizycznego i ćwiczeń sportowych, na przykład pływanie, ale bieganie, skakanie i podnoszenie ciężarów są szkodliwe dla kręgosłupa;
- do spania używaj materaca i poduszki ortopedycznej.
Osteochondroza kręgosłupa szyjnego może znacznie pogorszyć jakość życia danej osoby. Chorobę można leczyć we wczesnym stadium, ale nawet w miarę jej rozwoju codzienne wykonywanie zestawu ćwiczeń, przestrzeganie zasad profilaktyki, masaże i inne zabiegi zalecone przez lekarza pozwalają na prowadzenie wygodnego życia.






















